Каждый год в мире производится около 53 млн. абортов. Несмотря на то,
что сегодня вряд ли найдется хоть один человек, который бы относился к абортам
положительно, во всех странах женщины прибегают к этому методу, чтобы прервать беременность,
оказавшуюся нежеланной. Однако уровень абортов в различных странах существенно
различается. Так, например, в Японии, Нидерландах, Англии, Финляндии, Швеции их
число сведено к минимуму.
К сожалению, в России аборты до сих пор остаются основным способом
регулирования рождаемости, по их числу мы занимаем второе место в мире после
Румынии. Ежегодно в России производится свыше 2 миллионов абортов, причем около
10% из них приходится на молодых женщин в возрасте до 19 лет. Количество
абортов среди подростков в России является одним из самых высоких в мире.
Абортом заканчивается первая беременность у 94% подростков моложе 14 лет и у
половины подростков 15-19 лет. Если учесть, что более 50% абортов влекут за
собой ранние или поздние осложнения, то при отсутствии действенных мер есть
реальная угроза потери здоровья будущего населения страны. В Словакии есть памятник нерожденным детям в виде плачущей женщины, стоящей на коленях, и маленького прозрачного ребенка — призрака, утешающего ее. Некоторые противники абортов считают, что такой памятник должен стоять возле каждой женской консультации.
|
ГЕПАТИТ это вирусное инфекционное заболевание, поражающее печень и протекающее в острой или хронической форме.
Как можно заразиться гепатитом
Гепатиты А и Е передаются:
·
из-за несоблюдения личной
гигиены (через рот с грязными руками),
·
с зараженной пищей или водой.
Гепатиты В и С
передаются:
·
через кровь.
·
Введение наркотиков через шприц больного гепатитом человека
·
Нанесение татуировок
·
посещал стоматолога
·
прокалывание ушей и
т.п.,
·
обрезной маникюр и т. п.
·
Гепатиты A и В (изредка — С) передаются половым путем.
·
гепатит В — от матери к ребенку при родах.
Вероятность заражения составляет около 40%.
Профилактика:Защита от заражения крови.
использование одноразовых игл для забора крови
стерилизация предметов личной
гигиены в общественных местах (например, маникюрных ножниц в салоне).
Защищенный половой акт.
Соблюдение правил гигиены (уменьшает
риск заражения гепатитами А и Е).
Вакцинация
(помогает предотвратить заболевание гепатитами А и В). По данным ВОЗ,
эффективность прививки составляет 95%. Защита сохраняется по крайней мере 20
лет.
Действующей
вакцины от гепатита С пока нет. по материалам интернета
|
интересные сведения о печени
- ·
Печень- второй по массе орган нашего тела -1, 5
кг.
- ·
На 70% печень состоит из воды
- ·
За один час
через печень проходит 100 литров крови, за сутки 2000л.
- ·
Клетки печени
способны самовосстанавливаться
- ·
В сутки печень вырабатывает 1 литр желчи
- ·
Число функций которые выполняет печень – 500
- ·
Каждый второй человек имеет какое-нибудь
заболевание печени, а каждый четвертый
имеет жировую дистрофию
- ·
25% заболеваний печени связано с злоупотреблением алкоголя.
- ·
В мире ежегодно происходит 8000 трансплантаций печени. И число людей
ожидающих трансплантацию растет.
·
|

Чем диспансеризация для переболевших COVID-19
отличается от общей диспансеризации
Общая диспансеризация — это определенный набор
анализов и обследований, которые делают бесплатно по полису ОМС.
Обследования должны выявить самые частые заболевания.
Диспансеризация для переболевших COVID-19 — не отдельное
мероприятие, а расширенная версия общей диспансеризации.
Общая диспансеризация проходит в два этапа. Обследования
на первом этапе:
- Измерение роста, веса, индекса
массы тела.
- Измерение артериального
давления.
- Два анализа крови —
на общий холестерин и глюкозу.
- Флюорография — тем, кому
это обследование не проводили в течение года.
- Измерение внутриглазного
давления — всем, кто пришел на диспансеризацию в первый раз
и людям от 40 лет и старше.
- ЭКГ в покое — всем,
кто пришел на диспансеризацию в первый раз и людям
от 35 лет и старше.
- Гинекологический осмотр —
женщинам до 39 лет.
- Пап-тест — мазок
с шейки матки для выявления рака шейки матки — женщинам
до 64 лет.
Пациентам
от 40 лет и старше на первом этапе проводят еще несколько
обследований:
- Анализ крови
на гемоглобин, лейкоциты и СОЭ.
- Анализ кала на скрытую
кровь. Анализ помогает
заподозрить полипы толстой кишки, геморрой, язву или
колоректальный рак.
- Маммография — женщинам.
Исследование помогает выявить рак молочных желез на ранней стадии.
- Эзофагогастродуоденоскопия —
всем в 45 лет. Анализ помогает
выявить заболевания слизистой пищевода, желудка
и двенадцатиперстной кишки.
- Анализ крови
на простат-специфический антиген — мужчинам от 45 лет
и старше. Помогает заподозрить рак простаты.
После всех
обследований пациент попадает на прием к терапевту. Врач осматривает
кожу и слизистую рта, щитовидную железу и лимфатические узлы. Если
по результатам осмотра и обследований терапевт заподозрит какое-то
заболевание, на втором этапе диспансеризации проведут дополнительные
обследования и направят к узким специалистам.
Диспансеризация
для переболевших COVID-19. На первом этапе к общим обследованиям
добавят:
- Измерение сатурации —
концентрации кислорода в артериальной крови. На этапе
реабилитации после коронавируса тест помогает оценить, как пациент
переносит физические нагрузки и есть ли улучшения.
- Тест с шестиминутной
ходьбой — измеряет максимальное расстояние, которое человек проходит
в удобном для него темпе за шесть минут. Данные теста
используют, чтобы оценить реакцию на лечение коронавируса и спрогнозировать риск инвалидности или смерти
у людей с заболеваниями сердца и легких.
- Спирометрия — помогает оценить
работу легких после перенесенной коронавирусной инфекции: какой
объем воздуха и как быстро через них проходит.
- Анализ крови
на концентрацию Д-димера — людям, переболевшим коронавирусом
в средней и тяжелой форме. Анализ помогает выявить признаки тромбообразования.
- Общий и биохимический
анализ крови для оценки общего состояния пациента.
Как
и в случае с общей диспансеризацией, для уточнения диагноза
на втором этапе диспансеризации терапевт может назначить дополнительные
обследования: эхокардиографию, КТ легких и дуплексное сканирование
вен нижних конечностей, а также направить к узким специалистам.
|

ПАМЯТКА о мерах профилактики бешенства
Бешенство (гидрофобия) – остро
протекающее заболевание теплокровных животных и человека, вызываемое
специфическим вирусом.
После появления клинических признаков заболевания шансов на спасение не
существует.
Источником вируса бешенства являются как
дикие, так и домашние животные.Болезнь передается через укус или ослюнение
поврежденных кожных покровов (реже слизистых оболочек) больным животным.
Бешенство человека можно предупредить только
профилактическими прививками, эффективность которых зависит от срока
обращения за медицинской помощью.
В Судакской больнице пройти курс экстренной
иммунизации против бешенства можно в рабочие дни- с8-00 до 14-00 в поликлинике,
в выходные и праздничные дни – в приемном отделении. В целях профилактики бешенства все
пострадавшие от укусов, оцарапывания и ослюнения животным должны
немедленно обратиться за медицинской помощью на хирургический прием
для осмотра, и для проведения курса антирабических прививок.
Прививки против бешенства людям проводятся бесплатно.
После местной обработки раны необходимо срочно обратиться к хирургу
для решения вопроса о проведении первичной хирургической обработки раны
и экстренной вакцинации против бешенства. Местная обработка раны
не исключает последующей вакцинации, даже если после укуса прошло
несколько дней.
При укусе вирус бешенства вместе со слюной попадает в рану,
а оттуда в нервную систему и приводит к развитию
неизлечимого заболевания. Опасны множественные и глубокие одиночные укусы
любой локализации, но особенно укусы диких животных (основных переносчиков
вируса бешенства) и кошек, т. к. они кусают глубоко и долго
не вынимают клыки из раны. В случае укуса домашним животным
подробно уточняются данные о его последней вакцинации против бешенства,
и в течение 10 дней после укуса за ним ведется наблюдение. Если установлено, что животное здоровое,
лечение прекращают (т. е. после 3-й инъекции антирабической вакцины). Во всех
остальных случаях, когда наблюдение за животным невозможно, лечение продолжают
по полной схеме.
Вакцинопрофилактика при укусах
животных
Экстренная вакцинация против бешенства
не имеет противопоказаний, проводится с учетом локализации укуса,
тяжести повреждений наружных покровов, характера контакта и данных
о животном. Вакцину против бешенства вводят внутримышечно
по схеме 0, 3, 7, 14, 30, иногда и 90-й день. Несмотря на то,
что вакцинация наиболее эффективна не позднее 14-го дня после контакта,
курс лечения вакциной назначают независимо от срока обращения
пострадавшего за помощью, даже если прошло несколько месяцев после
укуса. Дозы и схемы вакцинации одинаковы для детей и взрослых.
Неполный курс вакцинации (три инъекции) проводится, если домашнее животное
в течение 10 дней после контакта оставалось здоровым. При укусах опасной
локализации (голова, лицо, шея, кисти рук) показано комбинированное введение
антирабической вакцины и антирабического иммуноглобулина, который вводят
как можно раньше, но не позднее трех суток после контакта.
В случае повторного укуса рекомендуется полный курс лечения антирабической
вакциной, если после первого курса прошел один год и более.
Помните, самый
надежный и эффективный метод профилактики гидрофобии (бешенства) – вакцинация
антирабическими вакцинами.
|
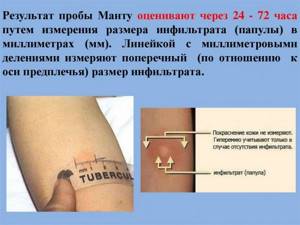
Реакция
Манту-туберкулиновая проба
Представляет собой
внутрикожную аллергическую пробу, направленную на выявление
наличия специфического иммунного ответа на введение туберкулина. Наличие
выраженной кожной реакции свидетельствует о наличии напряжённого иммунитета, то
есть, что организм активно взаимодействует с возбудителем. Реакция Манту - это
своего рода иммунологический тест, который показывает, есть ли в организме туберкулёзная инфекция. Реакция основана
на гиперчувствительности замедленного типа.
Средние показатели колеблются в пределах 5-11 мм.- трактуется как умеренно положительная. Показатель с диаметром
11-16 мм - выраженная положительная.Свыше 16 мм - гиперэргическая.
Однако со временем, поствакцинальный иммунитет угасает и через 3-5 лет
после вакцинации (или ревакцинации БЦЖ) реакция Манту, с инфильтратом 12
мм будет уже говорить об инфицировании. При такой пробе необходима консультация врача-фтизиатра. Врач-фтизиатр ГБУЗ РК "Судакская городская больница"Лятифова С.Н.
|
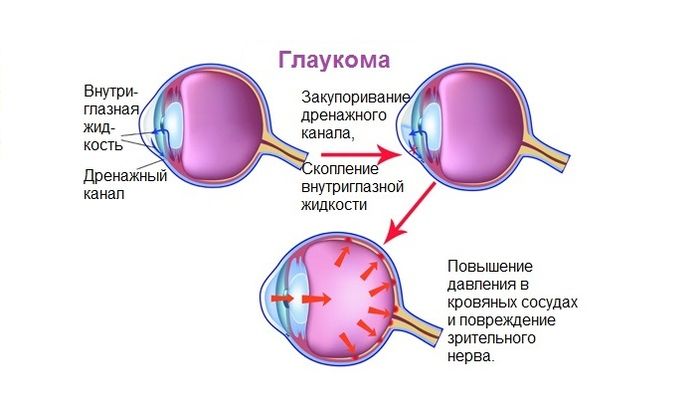
Глаукома – хроническая патология глаз, сопровождается
повышением внутриглазного давления,
развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома
проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах,
затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях
слепотой.
Группы риска по развитию глаукомы. До сих пор точные причины глаукомы не установлены,
поэтому это заболевание принято рассматривать как многофакторное.
Выделяют следующие факторы риска развития глаукомы:
·
Возраст: чем старше человек, тем выше риск заболеть.
- Семейный
анамнез глаукомы:
установлена достоверная связь между риском развития первичной
открытоугольной глаукомы у кровных родственников. По данным M. Shields,
доля таких случаев составляет 21-50 %. В настоящее время выявлено более 25
генов в генотипе, отвечающих за возникновение первичной открытоугольной
глаукомы.
- Показатели
внутриглазного давления:
повышение цифр, нестабильность результатов, существенная разница между
двумя глазами (более 2 мм рт. ст.).
- Центральная
толщина роговицы: риск
развития глаукомы увеличивается на 30-41 % при истончении роговицы на
каждые 40 мкм.
- Перфузионное
давление
(уровень давления, за счёт которого происходит обмен между кровяным руслом
и тканями организма): наличие или отсутствие лечения системной
артериальной гипертензии у конкретного пациента.
- Заболевания
глаз,
включая близорукость или дальнозоркость.
- Общие
заболевания: гипотиреоз, сахарный
диабет, гипертония
и др. [2].
Прогноз. Профилактика. Глаукома — это заболевание,
представляющее огромную угрозу зрению, с которым можно и нужно бороться. При
неукоснительном соблюдении необходимого лечения всегда есть шанс, что слепота
отступит.
Обследованию на глаукому подлежат:
-все люди
старше 40 лет — обследование проводится раз в три года;
-все люди
старше 35 лет с повышенным риском развития глаукомы (с офтальмологическим
заболеваниями, перенесёнными операциями на глазу, сахарным диабетом,
мерцательной аритмией, наследственной отягощённостью по глаукоме) —
обследование проводится раз в год.
Важная роль в профилактике глаукомы - это мотивация
пациента к прохождению медицинских
осмотров в рамках диспансеризации.
Врач-офтальмолог
Качик М.А.
|

Меланома – это
агрессивное злокачественное
новообразование, которое поражает кожу,
слизистые оболочки и даже сетчатку
глаза. Меланома отличается частыми
рецидивами и метастазированием, так
как имеет слабую ответную реакцию со
стороны организма.
Возникает меланома
из меланоцитов – клеток, которые
содержат пигмент меланин, из которых,
в свою очередь образовываются родинки.
Прогрессирует меланома стремительно
и бессимптомно.
Меланома
– одна из самых опасных и агрессивных
опухолей, которая в 90% случаев поражает
кожные покровы. Поэтому, самый эффективный
способ борьбы с этим заболеванием
– это определить его на ранних стадиях
развития.
|
Меланома – это видимая
опухоль, поэтому периодически нужно
самостоятельно проводить осмотр
родинок. Не изменили ли они цвет, форму,
размер, объем. Если появились какие-либо
подозрения – стоит немедленно
обратиться к врачу.
|
Меланома в начальной стадии
отличается:
-
Гиперпигментацией.
-
Неоднородной
окраской.
-
Асимметричной
формой.
-
Отсутствием
волосяного покрова.
-
Размером
больше 5 мм.
-
Специфическим
блеском.
Также, под пятном
может пальпироваться подкожный узел,
а место локализации меланомы — зудеть.
Если вы определили
у себя хотя бы несколько симптомов
патологического развития родинки –
обратитесь к специалисту в срочном
порядке.
Если при визуальном
осмотре были выявлены хотя бы несколько
основных симптомов меланомы – значит
немедленно нужно принимать соответствующие
меры. Для того чтобы диагностировать
меланому в начальной стадии необходимо
записаться на консультацию к онкодерматологу
, который проведет:
-
Визуальный
осмотр, соберет анамнез.
-
Обследует
родинку высоко техническим прибором
– дерматоскопом.
-
При
подтверждении диагноза меланомы
проводится хирургическое вмешательство,
которое заключается в широком иссечении
опухоли .
Можно ли вылечить меланому
на первой стадии
Меланома –
чрезвычайно опасная и агрессивная форма
опухолей , поэтому, чем раньше провести
обследование, тем более благоприятный
прогноз заболевания . Только ранняя
диагностика и лечение меланомы – самые
эффективные методы борьбы с ней .
Виды лечения меланомы на
ранней стадии заболевания
|
Хирургическое вмешательство
– это основной вид лечения меланомы
на любой стадии.
|
Операция
подразумевает послойное иссечение
опухоли вместе с окружающей кожей,
подкожной клетчаткой и подлежащей
фасцией. На более поздних стадиях
применяются: химиотерапия,
иммунотерапия.
Последняя — наиболее эффективна. Эти
методы терапии не позволяют вылечить
меланому, однако их применение способно
затормозить процесс развития опухоли
и уменьшить ее размеры.
Прогноз лечения меланомы
Чем дольше длится
заболевание – тем меньший процент
выживаемости пациентов. Поэтому, меланому
очень важно диагностировать на ранней
стадии заболевания , так как только
своевременное лечение поможет увеличить
шансы на выздоровление.
Шурыгин А.Ю. к.м.н.врач-онколог
| « 1 2 ... 5 6 7 8 9 ... 43 44 » |







